EHDS : pourquoi la qualité des données de santé devient un prérequis stratégique
L’EHDS va bien au-delà de l’interopérabilité : il impose un nouveau niveau d’exigence sur la complétude, la fiabilité, la traçabilité et la standardisation des données de santé. Pour les établissements comme pour les éditeurs, la data quality devient un prérequis stratégique.

L’Espace européen des données de santé (EHDS) est souvent présenté sous l’angle de l’interopérabilité, de l’accès transfrontalier ou de la réutilisation des données pour la recherche. C’est juste — mais incomplet.
Car derrière la promesse européenne, une question plus fondamentale émerge : quelle est la qualité réelle des données que nous voulons faire circuler ?
Une donnée incomplète, incohérente, mal codée ou non à jour ne devient pas exploitable parce qu’elle est techniquement échangeable. Au contraire : plus les flux s’ouvrent, plus les défauts de qualité deviennent visibles, critiques et coûteux.
C’est pourquoi l’EHDS doit être lu non seulement comme un cadre réglementaire et technique, mais aussi comme un accélérateur de maturité sur la data quality. Pour les établissements de santé, les éditeurs et les industriels, la qualité des données de santé devient un prérequis stratégique.
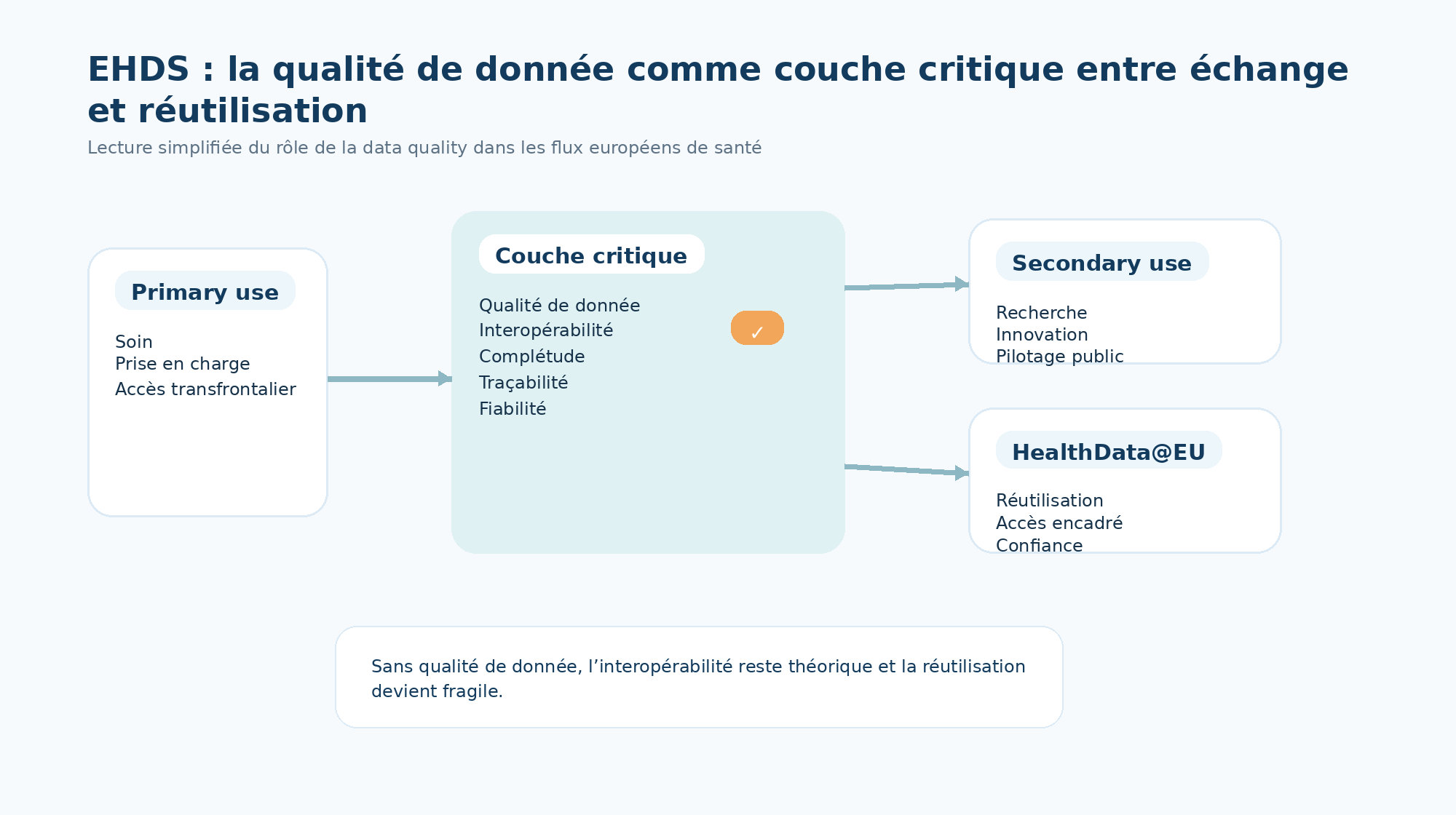
L’EHDS change d’échelle : de la donnée locale à la donnée partageable
Le règlement EHDS vise à créer un cadre commun pour l’usage, l’échange et la réutilisation des données de santé électroniques à l’échelle européenne. Il couvre à la fois :
- le primary use, c’est-à-dire l’usage des données pour la prise en charge du patient ;
- le secondary use, pour la recherche, l’innovation, les politiques publiques ou les usages réglementaires ;
- et un cadre harmonisé pour les systèmes de dossiers patients électroniques.
Dans les années à venir, certaines catégories de données devront pouvoir circuler plus largement, de façon plus standardisée : Patient Summary, prescriptions et dispensations électroniques, résultats de laboratoire, comptes rendus de sortie, imagerie médicale, etc.
Autrement dit, les organisations ne seront plus seulement jugées sur leur capacité à stocker ou produire de la donnée, mais sur leur capacité à fournir une donnée fiable, structurée, compréhensible et réutilisable dans plusieurs contextes.
Et c’est là que le sujet de qualité de donnée change de nature. Jusqu’ici, de nombreux défauts restaient “contenus” à l’intérieur d’un établissement, d’un service ou d’un logiciel. Avec l’EHDS, ces mêmes défauts peuvent devenir :
- un risque de continuité de prise en charge,
- un frein à l’interopérabilité,
- un obstacle à la réutilisation,
- ou un point de non-conformité.
L’interopérabilité sans qualité de donnée ne suffit pas
Dans beaucoup de projets numériques en santé, l’interopérabilité est encore abordée principalement sous l’angle des connecteurs, des APIs ou des formats. Ces briques sont évidemment indispensables. Mais elles ne résolvent pas, à elles seules, les problèmes de fond.
Un format standard ne corrige pas automatiquement :
- les doublons patients,
- les champs obligatoires non renseignés,
- les codifications incohérentes,
- les dates erronées,
- les unités non harmonisées,
- les données obsolètes,
- ou les écarts de qualité entre services et outils métiers.
En clair : la standardisation permet d’échanger une donnée, pas de la rendre bonne. L’EHDS va donc mécaniquement faire monter l’exigence sur la qualité intrinsèque des données échangées.
Plus les flux seront ouverts, plus la question ne sera plus “pouvons-nous transmettre cette donnée ?”, mais : pouvons-nous lui faire confiance ?
Les 5 exigences de data quality que l’EHDS met au centre
1. La complétude
Une donnée de santé partiellement renseignée peut suffire à un usage local et devenir inutilisable dans un contexte transfrontalier ou secondaire. Si certains champs clés sont absents, la donnée perd immédiatement en valeur opérationnelle, clinique ou analytique.
Dans le cadre EHDS, la complétude devient donc une exigence structurante, en particulier sur les catégories prioritaires de données appelées à circuler à grande échelle.
2. La cohérence sémantique
Deux établissements peuvent capturer une information proche tout en utilisant des codifications, des référentiels ou des structures différentes. Or, une donnée partagée à l’échelle européenne doit être comprise sans ambiguïté.
Cela suppose un travail rigoureux sur :
- les référentiels,
- les nomenclatures,
- les règles de mapping,
- et la gouvernance des transformations.
Sans cohérence sémantique, l’interopérabilité reste purement théorique.
3. La cohérence et l’unicité
La qualité des données de santé ne concerne pas uniquement chaque champ pris isolément. Elle concerne aussi la cohérence de l’ensemble : identité patient, antécédents, traitements en cours, résultats, séjours, documents associés.
Des doublons, des contradictions ou des écarts de version peuvent créer des erreurs d’interprétation ou des pertes de temps significatives dans le parcours de soin.
4. La fraîcheur et la fiabilité opérationnelle
Une donnée médicalement juste mais non actualisée peut devenir dangereuse. Dans un environnement de soins, la fiabilité dépend aussi de la capacité à mettre à jour et synchroniser les informations au bon moment, dans le bon système.
L’EHDS remet donc au premier plan la robustesse des pipelines de données et la capacité des organisations à détecter rapidement les ruptures de qualité.
5. La traçabilité et l’auditabilité
Plus les données circulent et sont réutilisées, plus il devient nécessaire de savoir :
- d’où elles viennent,
- quand elles ont été produites,
- comment elles ont été transformées,
- qui y a accédé,
- et dans quelles conditions elles peuvent être exploitées.
La qualité de donnée ne se limite donc pas au contenu. Elle inclut aussi la capacité à documenter, expliquer et auditer ce contenu.
L’EHDS impose une logique de “fit for purpose”
L’un des changements les plus importants est là : une donnée n’est pas “de qualité” dans l’absolu. Elle est de qualité si elle est adaptée à l’usage visé.
Une donnée acceptable pour un usage interne peut être insuffisante pour :
- un échange transfrontalier,
- une réutilisation à des fins de recherche,
- un usage réglementaire,
- une analyse populationnelle,
- ou l’alimentation d’un algorithme clinique.
L’EHDS pousse donc les organisations à passer d’une logique de stockage ou de conformité documentaire à une logique de qualité pilotée par les cas d’usage.
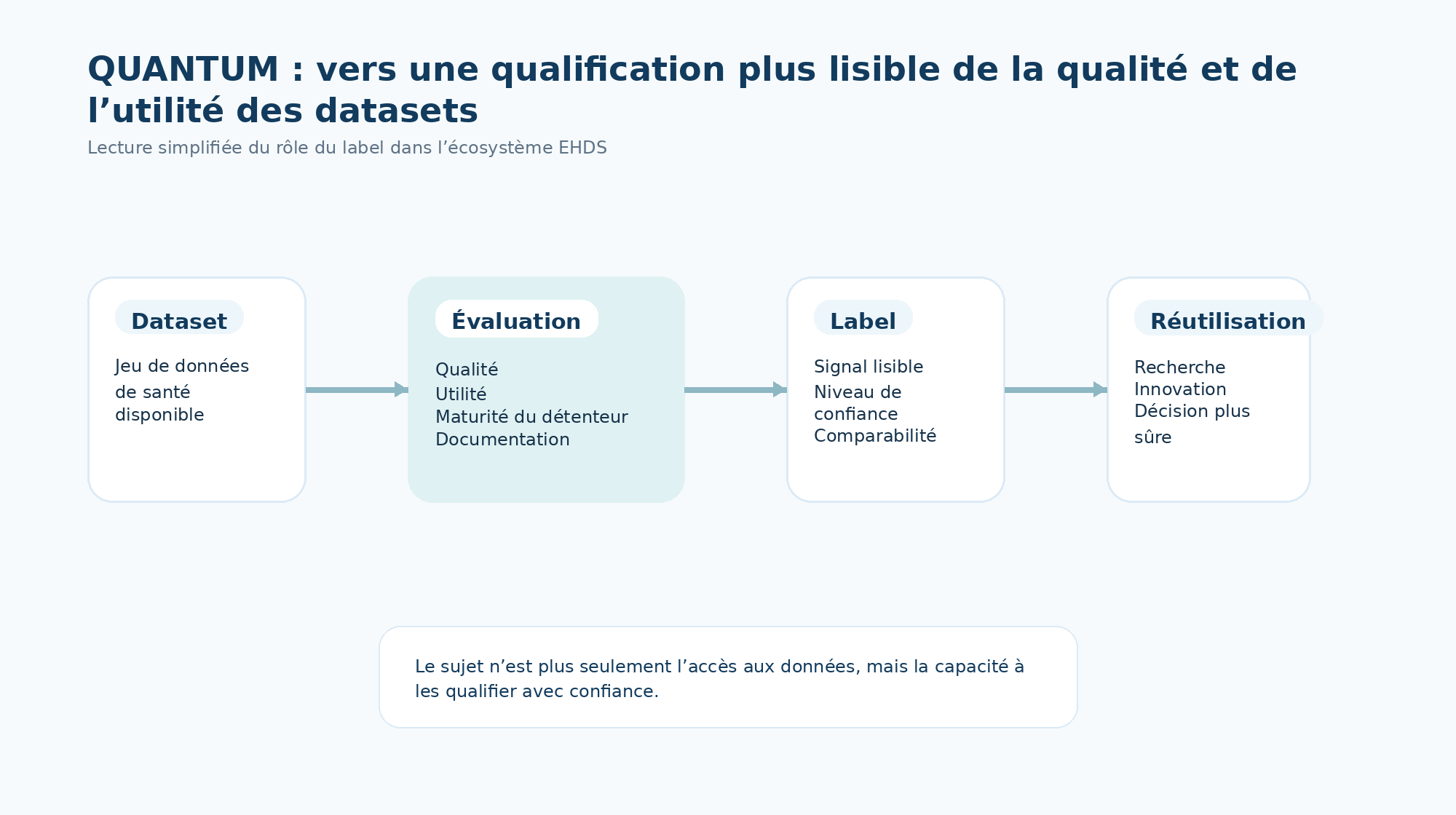
QUANTUM : un signal concret de la place centrale de la data quality dans l’EHDS
Pour comprendre à quel point la qualité de donnée devient un sujet structurant dans l’écosystème EHDS, il suffit de regarder des initiatives comme QUANTUM.
QUANTUM est un projet européen financé par Horizon Europe, réunissant un large consortium pan-européen, avec une ambition claire : développer un système commun de labellisation de la qualité et de l’utilité des jeux de données de santé à l’échelle européenne.
Dit autrement, QUANTUM cherche à rendre visible, comparable et exploitable ce qui reste encore trop souvent implicite : le niveau de qualité d’un dataset, son utilité pour la recherche ou l’innovation, et le niveau de maturité du détenteur de données.
C’est un point très important pour l’EHDS. Car demain, notamment pour les usages secondaires via HealthData@EU, il ne suffira pas qu’un jeu de données soit disponible. Il faudra aussi que les acteurs puissent comprendre rapidement :
- s’il est suffisamment fiable pour un usage donné,
- dans quelles conditions il a été produit et gouverné,
- et quel niveau de confiance on peut raisonnablement lui accorder.
QUANTUM matérialise donc une évolution de fond : on passe progressivement d’une logique d’accès aux données à une logique de qualification des données. C’est exactement là que la data quality cesse d’être un sujet purement technique pour devenir un langage commun entre producteurs de données, chercheurs, institutions et régulateurs.
Pour les établissements de santé, c’est un signal fort. À terme, la valeur d’un patrimoine de données ne se mesurera pas seulement à son volume ou à sa disponibilité, mais aussi à sa capacité à être qualifié, documenté, comparé et réutilisé avec confiance.
Pourquoi les établissements et les éditeurs doivent s’y préparer dès maintenant
Même si l’application du règlement est progressive, la mise à niveau ne se fera pas en quelques semaines. La qualité de donnée ne se décrète pas par un projet ponctuel. Elle repose sur un travail de fond mêlant gouvernance, règles métiers, mesure continue et capacité de correction.
Pour les établissements de santé, les questions à se poser dès maintenant sont très concrètes :
- quelles sont les données critiques pour les futurs échanges EHDS ?
- où se situent aujourd’hui les principales anomalies de qualité ?
- quels flux sont les moins fiables ?
- quels champs sont mal renseignés ou non standardisés ?
- quelles métriques de qualité sont réellement suivies ?
- les écarts sont-ils détectés en continu ou corrigés uniquement a posteriori ?
Pour les éditeurs, la pression va également monter. La qualité de donnée n’est plus seulement un sujet d’ergonomie, de backlog produit ou de support client. Elle devient un facteur de robustesse, de conformité et de crédibilité sur le marché européen.
Attendre les dernières échéances serait une erreur. Les travaux d’implémentation, les actes d’exécution et les initiatives d’accompagnement montrent déjà que le mouvement est engagé. Les organisations qui se mettent en ordre de marche tôt auront un avantage clair.
De la conformité à l’excellence opérationnelle
La vraie opportunité de l’EHDS n’est pas seulement réglementaire. Elle est aussi stratégique.
Les organisations qui l’aborderont uniquement comme un sujet de conformité risquent de subir la complexité. Celles qui s’en serviront pour fiabiliser leurs données, clarifier leur gouvernance et industrialiser leurs contrôles auront un avantage réel — en qualité de service, en capacité d’échange, en efficacité opérationnelle et en confiance.
Au fond, la promesse de l’EHDS est simple : mieux partager, mieux réutiliser et mieux exploiter les données de santé au service du soin, de la recherche et des politiques publiques.
Mais cette promesse ne repose pas d’abord sur la circulation des données. Elle repose sur leur fiabilité.
Demain, dans l’EHDS, la qualité de donnée ne sera plus un sujet secondaire. Elle sera le socle.
Références et sources
- Commission européenne — European Health Data Space Regulation (EHDS)
- Journal officiel de l’Union européenne — publication du règlement EHDS
- Agence du Numérique en Santé — European Health Data Space (EHDS)
- Commission européenne — Reuse of health data
- Commission européenne — Recommendation on a European Electronic Health Record exchange format (EEHRxF)
- QUANTUM — The health data quality label
- QUANTUM — About us
Vous préparez votre organisation aux exigences EHDS ?
Qalita aide les acteurs de santé à détecter les anomalies, fiabiliser leurs données critiques et piloter la qualité dans la durée — avant que les défauts de données ne deviennent des risques opérationnels, réglementaires ou cliniques. Découvrir Qalita.